Фото дня: «очумевшая» бактерия
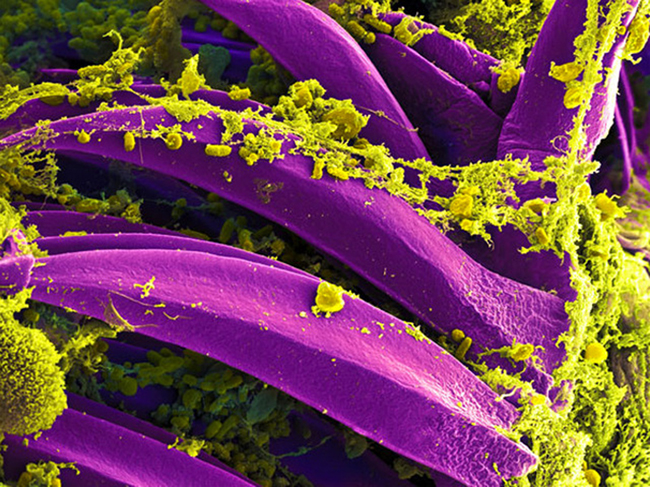
Возбудитель чумы – палочковидная бактерия Yersinia pestis – устойчив к низким температурам, но при кипячении погибает практически немедленно. Микроб попадает в организм через кожу (при укусе блохи), слизистые оболочки дыхательных путей или пищеварительного тракта, через конъюнктиву. Основными носителями возбудителя чумы, или природным резервуаром заболевания, являются грызуны, главным образом крысы, суслики, тушканчики.
Указанные выше данные сегодня можно найти в любом медицинском справочнике. Всего несколько строк, однако за ними – грандиозный труд десятков ученых-чумологов, которые ради победы человечества над смертельной болезнью готовы были пожертвовать собственной жизнью. Толчком к всестороннему научному изучению недуга стала третья, «китайская», пандемия чумы. Она началась в китайской провинции Юнь-Нань и, распространяясь по южному побережью Китая, к 1894 г. достигла вначале города Кантона, а затем Гонконга. За шесть месяцев умерло около 174 тыс человек. В 1896 г. чума «накрыла» индийский город Бомбей. Только в Индии с 1896 по 1918 г.г. от чумы умерли 12,5 млн человек. Замена парусных торговых судов на более скоростные корабли с паровыми двигателями способствовала быстрому распространению инфекции в портовые города всего мира, включая Америку. При этом в большинстве случаев инфекция не проникала вглубь материка. Наблюдая за распространением болезни, карантинные врачи отметили, что в этом процессе каким-то образом участвуют корабельные крысы, и настояли на том, чтобы все швартовые канаты в портах и на судах имели металлические диски, служившие преградой для миграции грызунов.
На борьбу с «портовой» пандемией чумы были брошены лучшие врачебные силы многих стран мира. Японское правительство направило в Китай врача-бактериолога, ученика Р. Коха, Сибасабуро Китазато, а французское – бактериолога Александра Иерсена. В 1894 г. ученые независимо друг от друга выделили из тканей умерших больных микроорганизмы, которые посчитали возбудителями чумы. Однако спустя два года коллеги Китазато установили, что истинным возбудителем чумы все же является микроб, выделенный А.Иерсеном, а микроорганизм, изолированный японский бактериологом, относится к сопутствующей микрофлоре.
Итак, возбудитель чумы был найден, но оставалось непонятным, почему эпидемии возникают, подчас совершенно неожиданно, и какими путями происходит распространение болезни. Поискам ответов на эти вопросы посвятил более 10 лет жизни известный украинский бактериолог и эпидемиолог Даниил Заболотный. В ходе многочисленных экспедиций в охваченные чумой районы ученый нашел подтверждение своей гипотезе о природной очаговости чумы. Заболотный доказал, что природным резервуаром возбудителя чумы являются грызуны. Инфекция может длительное время циркулировать среди сравнительно устойчивой к чуме популяции. Однако, при заражении грызунов, чувствительных к заболеванию, в популяции возникает эпизоотия с высоким уровнем смертности. При массовой гибели животных от чумы блохи покидают мертвые тела в поисках новых хозяев, и в окружении человека появляются десятки тысяч насекомых, переносящих смертельно опасный недуг.
Как известно, появление антибиотиков совершило революцию в лечении многих инфекционных заболеваний, в т.ч. такого смертельно-опасного недуга как чума. Если лечение антибактериальными препаратами начато своевременно (желательно в первые 15 ч от начала заболевания), то больного удается спасти даже при легочной форме чумы. Однако, естественно, попытки профилактики и лечения заболевания предпринимались задолго до наступления эры антибиотиков.
Так, один основоположников эпидемиологии в России Данила Самойлович (1744-1805) за сто лет до открытия чумной палочки провел вполне успешный эксперимент по уничтожению «живого язвенного начала» – возбудителя чумы. Самойлович окурил ядовитыми порошками белье человека, умершего от чумы, после чего надел его на голое тело и носил в течение суток без малейших для себя последствий.
Трагически закончился аутоэксперимент, проделанный в 1817 г. австрийским врачом А.Розенфельдом. Из костного порошка и высушенных лимфатических желез, взятых из останков умерших от чумы, он приготовил «противочумное» снадобье. В одном из госпиталей Константинополя он, приняв препарат, заперся в палате с двадцатью больными чумой. Шесть недель, отведенные для проведения эксперимента, благополучно заканчивались, и исследователь уже собирался покинуть госпиталь, когда внезапно заболел бубонной формой чумы и скончался.
Первую лечебную противочумную сыворотку приготовил Иерсен вскоре после выделения возбудителя заболевания. После инъекции сыворотки больным чума протекала в более легкой форме и число смертельных случаев снижалось, но, например, при легочной форме заболевания сывороточное лечение было неэффективным. В 1897 г российский бактериолог Владимир Хавкин, участвуя в ликвидации чумы в Индии, создал первую в мире убитую противочумную вакцину и опробовал ее на себе. После вакцинации заболеваемость снижалась в два раза, а смертность – в четыре. До 40-х годов ХХ в. вакцина Хавкина оставалась по сути единственным спасением от чумы.
В 1930-е гг сразу несколько научных центров в мире занимались разработкой живых вакцин против чумы. Так в СССР был создан новый вакцинный штамм путем обработки культуры возбудителя чумы бактериофагами. Французским ученым Л.Оттену и Г.Жирару удалось выделить штамм чумного микроба, который спонтанно потерял вирулентность, то есть перестал быть опасным для человека. Вакцину на основе этого штамма ученые назвали инициалами погибшей на Мадагаскаре девочки, у которой он был выделен, – EV. Вакцина оказалась высоко иммуногенной, поэтому штамм ЕV и по сей день используют для приготовления живой противочумной вакцины. Случаи заболевания среди привитых возможны, но летальность существенно снижается.
В настоящее время природные очаги чумы встречаются в 50 странах, в т.ч. в России, и США. Здесь заболеваемость чумой носит эндемический характер: случаи инфекции ограничены определенными районами распространения животных-носителей. Относительно высокая заболеваемость отмечается в Индии, Бирме, Вьетнаме, Бразилии, Перу, Танзании, на Мадагаскаре и Филиппинах – странах, где неэффективно работает или отсутствует вовсе противочумная служба. В то же время, эпидемиологи отмечают, что случаи заболевания чумой имеют место в любой стране мира. Поэтому, даже в благополучных регионах, где данную инфекцию считают средневековой экзотикой, а врачи знакомы с ней лишь по литературе, угроза возникновения эпидемий вполне реальна.
На фото: бактерия – возбудитель чумы Yersinia pestis в кишечнике (зобе) блохи; видны наросты на стенках зоба (фиолетовый цвет), фильтрующие всасываемую кровь, и сами бактерии (желтый цвет); электронная микроскопия.
