Їсти подано: харчова алергія та харчові алергени
Коли мова заходить про харчову алергію, перше, що спадає на думку, — шоколад, полуниця, мандарини… Насправді, універсального «рейтингу популярності» алергенів не існує, і для різних людей і в різних куточках планети він виглядає по-своєму. Наприклад, шоколад практично ніколи не спричиняє алергії у аборигенів, що проживають на берегах річки Параїба-ду-Сул (Paraíba do Sul) — слабким відваром какао-бобів тут вже багато століть вигодовують немовлят, позбавлених материнського молока
Статистика харчової алергії
Поширеність харчової алергії у світі з кожним роком зростає. Цьому, вочевидь, сприяє глобалізація, що забезпечила зростаючий обмін потоками людей та масою їжі, раніше недоступною в протилежних куточках світу. Традиційно харчову алергію вважали переважно проблемою дітей, але на сьогодні ситуація змінилась. Згідно з останніми даними, поширеність харчової алергії в Європі становить 5,9%. У США в період з 1997 по 2007 р. поширеність захворювання серед дітей до 18 років зросла на 18%, а кількість госпіталізацій з цього приводу збільшилась приблизно в 3 рази. У Великобританії з 1990 по 2007 р. кількість випадків анафілаксії, пов’язаних з харчовою алергією, зросла на 500%. На жаль, релевантні дані щодо України відсутні, тож можемо припустити, що серед дорослих середня поширеність становить 3%, визначена ВООЗ.
Золотим стандартом у діагностиці харчової алергії вважають подвійну сліпу плацебо-контрольовану харчову провокаційну пробу (Double-blind, placebo-controlled food challenge — DBPCFC). Під час цієї процедури пацієнт з’їдає передбачуваний алерген під наглядом лікаря. У 2013 р. Європейська академія алергології та клінічної імунології випустила систематичний огляд з метааналізом досліджень харчової алергії. Він показав, що вчені рідко проводили DBPCFC і покладалися в основному на результати шкірних проб й визначення рівня IgE, хоча ці методи демонструють істотно вищу частоту захворювань. Для порівняння: вище ми зазначали, що поширеність харчової алергії в Європі становить 5,9%, але харчові проби показали 0,9%, що приблизно в шість з половиною разів менше.
Харчова алергія — «помилка» імунітету?
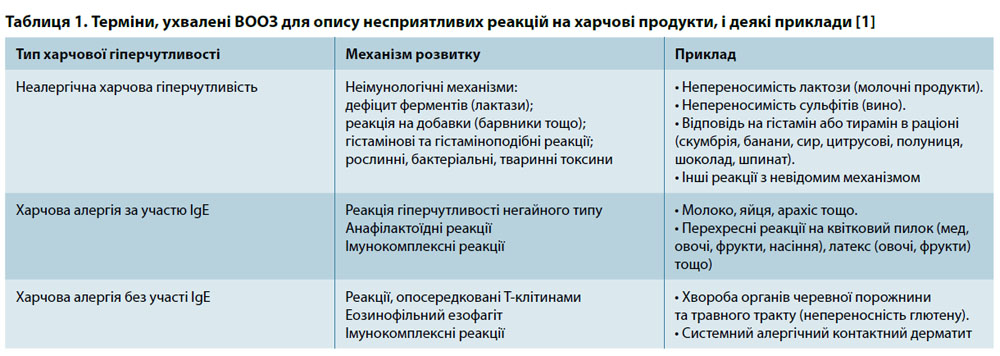
Харчова алергія — це надмірно виражена імунна відповідь на компоненти їжі, зазвичай білки (табл. 1), яка опосередкована IgE-антитілами, спричиняючи важкі системні алергічні реакції, або Т-лімфоцитами, призводячи до хронічної симптоматики порушень з боку травного тракту. Клітини імунної системи захищають організм від чужорідних агентів і підвищують бар’єрні властивості кишечнику. Збій в програмі імунологічного захисту призводить до розвитку харчових алергічних реакцій. Часто він виражається в перевиробництві IgЕ і недостатності деяких антитіл, що перебувають на слизовій оболонці кишечнику і охороняють організм від вторгнення антигенів (IgА). При цьому проникність слизової оболонки травного тракту для алергенів підвищується.
Однак слід відрізняти власне харчову алергію від харчової непереносимості (ХН) або неалергічної харчової гіперчутливості. ХН — це комплекс симптомів, спричинених вживанням в їжу продуктів, на які організм не реагує адекватно. Причин ХН може бути безліч: хвороби травного тракту; токсичні властивості продуктів; вживання продуктів, що зумовлюють викид гістаміну (яєчний білок, краби, полуниця, томати, шоколад, ананаси, арахіс), чи таких, які містять багато гістаміну і аналогічних активних речовин (червоне вино, салямі, кетчуп, баклажани, банани, тверді сири); прийом ліків, що пригнічують ферменти, які розкладають гістамін (гістаміназу).
ХН не спричиняє жоден з чотирьох типів імунних реакцій гіперчутливості і не пов’язана з алергією. Попри це, у деяких випадках її неправильно називають справжньою причиною алергічних проявів і виявляють з допомогою тестів на IgG, тестів з нейтрофільними гранулоцитами, еритроцитами тощо. Але ХН — це окрема патологія, яку за допомогою даних тестів виявити неможливо.
Які симптоми харчової алергії?
Симптоми харчової алергії варіюють від легкого дискомфорту до серйозних загрозливих станів, що потребують негайного медичного втручання. Алергія може проявлятися:
- на шкірі — свербежем, почервонінням, припухлістю;
- у травному тракті — болем, нудотою, блюванням, діареєю, свербежем і припухлістю в порожнині рота;
- в дихальних шляхах — свербежем і припухлістю в носі та горлі, бронхіальною астмою;
- в очах — свербежем та припухлістю;
- в серцево-судинній системі — болем у грудях, порушенням серцевого ритму, високим або низьким АТ, що спричиняє запаморочення або навіть втрату свідомості.
Алергічна реакція на харчові продукти виникає через 2–60 хв після вживання в їжу продукту-алергену і симптоми зберігаються протягом декількох днів або навіть тижнів. Гострота реакції залежить від кількості спожитого алергену і чутливість особи, схильної до алергії.
Продукти-алергени
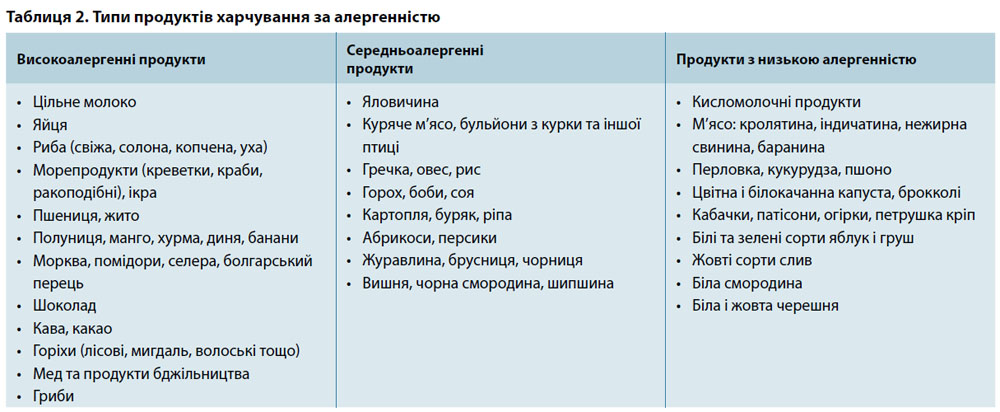
Відомо понад 70 харчових алергенів (табл. 2), які спричиняють ІgE-опосередковані алергічні реакції. Більшість харчових алергенів є білками. Жири та вуглеводи самі по собі не є алергенами, але в поєднанні з білком (наприклад, глюкопротеїди) можуть призводити до розвитку алергічних реакцій. Крім того, в ЄС було прийняте рішення щодо включення селери, гірчиці, насіння сезаму та продуктів з них у список алергенів, які мають бути зазначені на маркуванні харчових продуктів. Не є алергенами мінеральні солі, в тому числі мікроелементи.
Перехресні алергічні реакції
Іноді тест на специфічні імуноглобуліни може показати реакцію на продукти, які людина ніколи не вживала. Причиною цього є перехресні реакції. Антитіла, які організм виробляє, розпізнають не тільки антиген, проти якого вони були сформовані, але й антигени інших харчових продуктів. Існує перехресна сенсибілізація між харчовими та нехарчовими алергенами, яка може відбуватися і не ентеральним шляхом.
Наприклад, пацієнти з алергічною реакцією слизової оболонки ротової порожнини на вживання овочів і фруктів могли бути сенсибілізовані пилком цих рослин; діти з алергією на арахіс можуть бути сенсибілізовані кремами для місцевого застосування, що містять масло арахісу; пацієнти з алергією на латекс зазвичай мають алергію на банани, ківі, авокадо, салат, руколу або продукти, що виготовляють на їхній основі.
Деякі молекули або частини молекул, з яких складаються ці продукти, можуть бути ідентичними, навіть якщо харчові продукти ніяк не пов’язані між собою. Наприклад, алергію може cпричинити тропоміозин — білок, що міститься у пиловому кліщі. Цей алерген зустрічається також у безхребетних — мідій, устриць, лангустів, кальмарів, креветок і омарів. Якщо у пацієнта є чутливість до тропоміозину пилових кліщів або до одного з цих продуктів, то існує висока ймовірність підвищення показників антитіл імуноглобулінів до будь-якого з цих продуктів, навіть якщо він їх ніколи не вживав.
Продукти як джерело гістаміну
Іншою проблемою є продукти, які містять підвищену кількість L-гістидину, що в організмі перетворюється на гістамін та безпосередньо індукує алергію. Ці продукти протипоказані пацієнтам зі схильністю до алергії, а також еозинофільного езофагіту, хвороби Крона, бронхіальної астми, синдрому активації опасистих клітин (MCAS), полінозу тощо.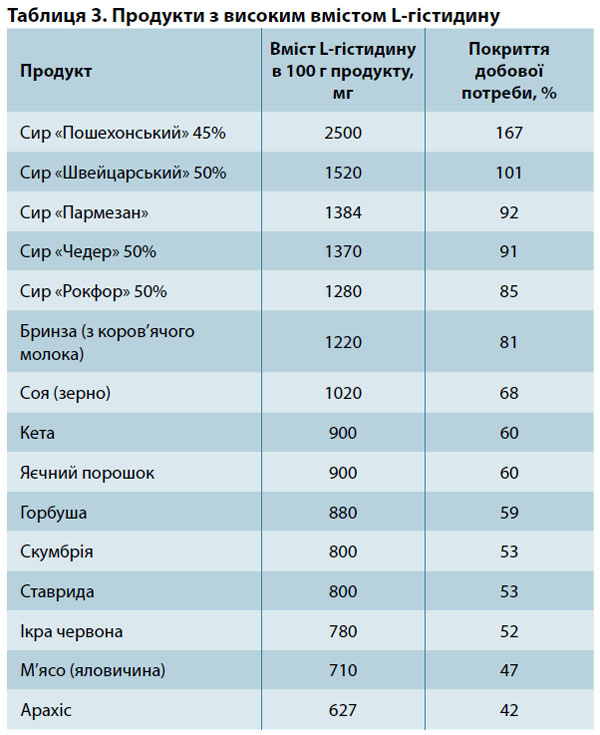
Найчастіше продукти харчування, які містять L-гістидин (табл. 3), мають тривалий термін зберігання. До них можна віднести всі сири і копчене м’ясо. Багато гістаміну міститься в червоному вині та саке. Крім того, гістамін-лібераторами (продуктами, що підсилюють вироблення гістаміну) є морепродукти, риба, соя, арахіс, помідори і фрукти — полуниця, цитрусові, ківі, банани, груші, ананаси. Варто відмовитися від кави, какао і шоколаду, будь-яких маринадів та продуктів, що містять дріжджі.
Зауважимо, що гістидин є умовно незамінною амінокислотою, тому абсолютно обмежувати споживання цих продуктів також не треба. Середньодобова потреба в L-гістидину становить 1500 мг.
Гіпоалергенна дієта
Після проходження низки тестів на виявлення алергенів можна призначити гіпоалергенну дієту, суть якої полягає у виключенні з раціону деяких продуктів. Безумовно, таку дієту формують індивідуально. Іноді лікарі радять застосовувати більш широку дієту, яка виключає всі високоалергенні продукти та значно обмежує вживання середньоалергенних продуктів (див. табл. 2 і 3).
Гіпоалергенної дієти дорослі мають дотримуватись протягом 2–3 тиж, діти — 7–10 днів. У разі поліпшення стану виключені продукти поступово по одному вводять до раціону. Якщо після вживання продукту протягом 3 днів знову виникає алергічна реакція, значить, він і є алергеном. Дуже важливо вводити продукти не частіше, ніж 1 раз на 3 дні, тому що реакція може спостерігатися і при накопиченні алергенів в організмі.
Думка експерта
Олег Кривченков, лікар-дієтолог: «За мою практику лікаря-дієтолога я практично не зустрічав випадків харчової алергії в «чистому вигляді». Індивідуальна непереносимість харчових продуктів спостерігається набагато частіше. Як убезпечити себе від небажаних проявів під час подорожей? Передовсім звертайте увагу на продукти, які мають яскраве забарвлення. Алергічні симптоми можуть зумовити як природні продукти, так і перероблені людиною. «Класикою» харчових алергенів є цитрусові, полуниця, шоколад, арахіс, а також вироби з дробленого зерна, що містять глютен, молюски та ракоподібні, риба і морепродукти, яйця, арахіс, соя, молоко і лісові горіхи. Наприклад, в Індії алергенами потенційно можуть бути місцеві фрукти манго і папайя, а для деяких людей — і перець чилі, який через специфіку місцевої кухні вводять у страви у великій кількості. Нехай вас це не дивує, але я раджу під час подорожей не боятися і пробувати нову їжу, адже саме це дасть вам можливість насолодитися життям. Наука про імунітет стверджує, що алергічні реакції виникають лише при повторному контакті. Однак варто пам’ятати про перехресну алергію, і якщо якийсь продукт або компонент їжі спричиняє у вас алергію, контролюйте його наявність у стравах, що споживаєте (в багатьох ресторанах в меню вказують потенційні алергени). Я також раджу, вирушаючи в подорож, укомплектувати свою аптечку антигістамінними препаратами. Ну і звичайно ж пам’ятаєте про помірність у всьому. Насолоджуйтесь життям та смаком їжі, і будьте здорові!»
Руслан Редькін, канд. фарм. наук,
Нінель Орловецька, канд. фарм. наук,
Оксана Данькевич, канд. фарм. наук
Література
“Фармацевт Практик” #5′ 2019