Досье на «великих и ужасных»: 12 вопросов об антибиотиках
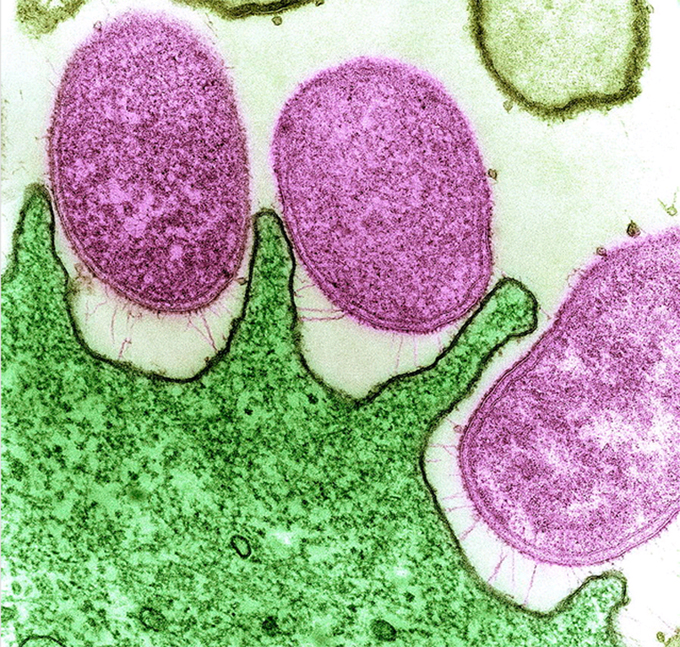
Бактерия Helicobacter pylori. Большинство случаев язвенной болезни желудка и двенадцатиперстной кишки, гастритов и дуоденитов связаны с H.pylory. Применение антибактериальных препаратов значительно повысило эффективность лечения этих заболеваний
Открытие антибактериальных препаратов — одно из величайших достижений ХХ века. Антибиотики спасли жизни миллионам людей во всем мире, в то же время их бесконтрольный прием представляет угрозу для здоровья и, способствуя росту числа антибиотикорезистентных бактерий, значительно затрудняет борьбу с инфекционными заболеваниями.
Неудивительно, что антибактериальные лекарственные средства относятся к категории рецептурного отпуска. Принятие решения о необходимости их использования, выбор наиболее подходящего препарата и режим дозирования — прерогатива врача. Аптечный провизор, в свою очередь, должен пояснить покупателю особенности действия отпускаемого антибактериального препарата и напомнить о важности соблюдения правил его приема
Антибиотики и антибактериальные препараты — есть ли между ними различия?
Изначально антибиотиками называли органические вещества природного происхождения, способные тормозить рост или вызывать гибель микроорганизмов (пенициллин, стрептомицин и др.). Позднее этот термин стали использовать для обозначения полусинтетических веществ — продуктов модификации природных антибиотиков (амоксициллин, цефазолин и др.). Полностью синтетические соединения, не имеющие природных аналогов и оказывающие сходное с антибиотиками действие, традиционно называли антибактериальными химиопрепаратами (сульфаниламиды, нитрофураны и др.). В последние десятилетия в связи с появлением целого ряда высокоэффективных антибактериальных химиопрепаратов (например, фторхинолонов), сравнимых по активности с традиционными антибиотиками, понятие «антибиотик» стало более расплывчатым и сегодня часто употребляется в отношении как природных и полусинтетических соединений, так и многих антибактериальных химиопрепаратов. Независимо от терминологии принципы и правила применения любых антибактериальных средств одинаковы.
Чем антибиотики отличаются от антисептиков?
Антибиотики избирательно угнетают жизнедеятельность микроорганизмов, не оказывая заметного влияния на другие формы живых существ. Такие продукты жизнедеятельности организмов, как аммиак, этиловый спирт или органические кислоты, также обладают антимикробными свойствами, однако антибиотиками не являются, поскольку действуют не избирательно. При системном использовании антибиотики, в отличие от антисептиков, обладают антибактериальной активностью при наружном применении, а также в биологических средах организма.
Как антибиотики воздействуют на микроорганизмы?
Различают бактерицидные и бактериостатические агенты. Значительная доля применяемых в настоящее время препаратов данной группы является бактериостатическими агентами. Они не убивают микроорганизмы, а, блокируя синтез белков и нуклеиновых кислот, замедляют их рост и размножение (тетрациклины, макролиды и пр.). Для эрадикации возбудителя при использовании бактериостатических препаратов организм задействует факторы иммунитета. Поэтому у пациентов с иммунодефицитом обычно применяют бактерицидные антибиотики, которые, угнетая рост клеточной стенки, приводят к гибели бактерий (пенициллины, цефалоспорины).
Читайте также: Фото дня: как пенициллин убивает бактерии
Назначение антибиотиков при вирусной инфекции не способствует улучшению самочувствия, сокращению продолжительности лечения и не предупреждает инфицирование окружающих
Чем руководствуется врач, назначая тот или иной антибиотик?
При выборе эффективного антибактериального средства для лечения данного конкретного больного необходимо учитывать спектр активности препарата, его фармакокинетические показатели (биодоступность, распределение в органах и тканях, период полувыведения и др.), характер побочных реакций, возможные взаимодействия с другими лекарствами, принимаемыми пациентом. Для того чтобы облегчить выбор антибиотиков, их подразделяют на группы, ряды и поколения. Однако было бы неправильно рассматривать все препараты, входящие в одну группу, как взаимозаменяемые. Препараты одного поколения различающиеся структурно, могут иметь существенные различия, касающиеся как спектра действия, так и фармакокинетических характеристик. Так, среди цефалоспоринов III поколения клинически значимой активностью в отношении синегнойной палочки обладают цефтазидим и цефоперазон, а цефотаксим или цефтриаксон, согласно данным ряда клинических исследований, неэффективны при лечении данной инфекции. Или, к примеру, при бактериальных менингитах препаратами выбора являются цефалоспорины III поколения, тогда как цефазолин (цефалоспорин I поколения) неэффективен, поскольку проникает через гематоэнцефалический барьер. Очевидно, что выбор оптимального антибиотика является довольно сложной задачей, требующей обширных профессиональных знаний и опыта. В идеале назначение антибактериального средства должно основываться на идентификации патогенного агента и определении его чувствительности к антибиотикам.
Почему антибиотики не всегда эффективны?
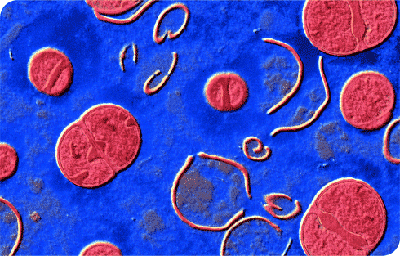
Действие антибиотика цефтазидима на колонию Staphylococcus aureus: видны фрагменты разрушенной клеточной стенки бактерий
Активность антибактериальных препаратов не является постоянной и со временем снижается, что обусловлено формированием у микроорганизмов лекарственной устойчивости (резистентности). Дело в том, что, применяемые в медицине и ветеринарии антибиотики следует рассматривать как дополнительный фактор отбора в среде обитания микробов. Преимущество в борьбе за существование получают те организмы, которые благодаря наследственной изменчивости становятся нечувствительны к действию препарата. Механизмы антибиотикорезистентности различны. В одних случаях микробы изменяют некоторые звенья метаболизма, в других — начинают вырабатывать вещества, нейтрализующие антибиотики или выводящие их из клетки. При приеме антибактериального средства чувствительные к нему микроорганизмы погибают, в то время как резистентные возбудители могут выживать. Последствия неэффективности антибиотиков очевидны: длительно текущие заболевания, увеличение количества визитов к врачу или сроков госпитализации, необходимость назначения новейших дорогостоящих препаратов.
Какие факторы способствуют увеличению числа антибиотикорезистентных микроорганизмов?
Основной причиной формирования антибиотикорезистентности у микробов является нерациональное использование антибактериальных средств, в частности, их прием не по показаниям (например, при вирусной инфекции), назначение антибиотиков в низких дозах, короткими курсами, частая смена препаратов. С каждым годом число антибиотикорезистентных бактерий становится все больше, что существенно затрудняет борьбу с инфекционными болезнями. Антибиотикорезистентные микроорганизмы представляют опасность не только для больного, у которого они были выделены, но и для других жителей планеты, в том числе живущих на других континентах. Поэтому борьба с антибиотикорезистентностью в настоящее время приобрела глобальные масштабы.
Антибиотикорезистентные микроорганизмы представляют опасность не только для больного, у которого они были выделены, но и для других жителей планеты, в том числе живущих на других континентах. Поэтому борьба с антибиотикорезистентностью в настоящее время приобрела глобальные масштабы
Можно ли преодолеть устойчивость к антибиотикам?
Один из путей борьбы с устойчивостью микроорганизмов к антибиотикам — производство лекарственных средств, имеющих принципиально новый механизм действия, либо усовершенствование уже имеющихся с учетом причин, которые привели к потере микроорганизмами чувствительности к антибиотикам. Примером является создание так называемых защищенных аминопенициллинов. В целях инактивации бета-лактамазы (бактериального фермента, разрушающего антибиотики данной группы) к молекуле антибиотика был присоединен ингибитор этого фермента — клавулановая кислота.
Новый антибактериальный препарат тейксобактин (Teixobactin) успешно прошел испытание на мышах и, как предполагают авторы исследования, может на несколько десятилетий решить проблему устойчивости бактерий к антибиотикам.
Подробнее: Новый антибиотик – новая надежда
Почему недопустимо самолечение антибиотиками?
Бесконтрольный прием может привести к «стиранию» симптомов заболевания, что значительно затруднит или сделает невозможным установление причины болезни. Это особенно актуально при подозрении на острый живот, когда от правильного и своевременно установленного диагноза зависит жизнь больного.
Антибиотики, как и другие лекарственные средства, могут вызвать развитие побочных эффектов. Многие из них оказывают повреждающее действие на органы: гентамицин — на почки и слуховой нерв, тетрациклин — на печень, полимиксин — на нервную систему, левомицетин — на систему кроветворения и т.д. После приема эритромицина часто наблюдаются тошнота и рвота, левомицетин в высоких дозах — галлюцинации и снижение остроты зрения. Длительный прием большинства антибиотиков чреват дисбиозом кишечника. Учитывая тяжесть побочных эффектов и возможность осложнений, антибиотикотерапию следует проводить под наблюдением врача. В случае развития нежелательных реакций вопрос о продолжении приема, отмене препарата или назначении дополнительного лечения, решает врач, как и возможность использования конкретного антибиотика в комбинации с другими препаратами, назначаемыми пациенту. Ведь лекарственные взаимодействия зачастую снижают эффективность терапии и даже могут оказаться небезопасными для здоровья. Бесконтрольное применение антибактериальных средств особенно опасно у детей, беременных и женщин, кормящих грудью.
Резистентность к противомикробным средствам отмечается во всем мире и эта проблема касается буквально каждого жителя планеты, поэтому решать ее нужно сообща. Ведущая роль в борьбе с устойчивостью микробов, по мнению экспертов ВОЗ, принадлежит фармацевтическим работникам.
Подробнее: Борьба с устойчивостью к противомикробным средствам: роль провизоров и фармацевтов
Может ли пациент самостоятельно корректировать дозу и продолжительность приема антибактериального препарата?
После улучшения самочувствия или снижения температуры тела пациенты, самостоятельно принимающие антибиотики, очень часто прекращают лечение раньше времени или снижают дозу препарата, что может привести к развитию осложнений или переходу патологического процесса в хроническую форму, а также формированию устойчивости микроорганизмов к используемому препарату. В то же время при слишком длительном приеме или превышении дозы антибиотик может оказать токсическое действие на организм.
Используют ли антибиотики для лечения гриппа и других ОРВИ?
Назначение антибиотиков при вирусной инфекции не способствует улучшению самочувствия, сокращению продолжительности лечения и не предупреждает инфицирование окружающих. Ранее антибактериальные препараты назначали при вирусных инфекциях в целях профилактики осложнений, однако в настоящее время все больше специалистов отказываются от подобной практики. Высказываются предположения, что профилактический прием антибиотиков при гриппе и других ОРВИ способствует развитию осложнений. Уничтожая одни виды бактерий, препарат создает условия для размножения других, устойчивых к его действию. Отметим, что сказанное не относится к профилактической антибиотикотерапии как таковой: она жизненно необходима после хирургических вмешательств, тяжелых травм и т.д.
Является ли кашель основанием для назначения антибиотиков?
Антибиотикотерапия целесообразна, если кашель вызван бактериальной инфекцией. Часто причиной кашля являются вирусная инфекция, аллергия, бронхиальная астма, повышенная чувствительность бронхов к раздражителям внешней среды — состояния, при которых назначение антибактериальных средств не оправдано. Решение о назначении антибиотиков принимает только врач после установления диагноза.
Можно ли употреблять алкогольные напитки при антибиотикотерапии?
Алкоголь оказывает выраженное действие на превращения в организме многих лекарственных средств, в том числе антибиотиков. В частности, при употреблении алкоголя повышается активность окислительных внутриклеточных ферментов печени, что приводит к снижению эффективности целого ряда антибактериальных препаратов. Некоторые антибиотики, взаимодействуя с продуктами распада алкоголя в организме, могут оказывать токсическое действие на различные органы и ткани, которое проявляется сильной головной болью, тахикардией, ознобом, снижением артериального давления, нервно-психическими нарушениями и т.д. Алкоголь усиливает гепатотоксическое действие ряда антибиотиков. Обычно в инструкциях по применению антибактериальных препаратов в рубриках «особые указания» и «лекарственные взаимодействия» оговариваются особенности их сочетанного приема с алкоголем. Даже в отсутствие специальных предостережений употреблять спиртные напитки при проведении антибиотикотерапии не рекомендуется.
Читайте также: Антибактериальная терапия: тактика, стратегия, ошибки
“Фармацевт Практик” #02′ 2009
