Лечение кандидоза: в поисках идеала
По данным ВОЗ, в мире около 20% населения страдает грибковыми заболеваниями. Одно из них — кандидоз, в просторечии именуемый молочницей, — прочно удерживает лидерство как среди поверхностных, так и среди глубоких микозов. В последнее время специалисты отмечают рост заболеваемости и увеличение количества штаммов возбудителей кандидоза, резистентных к основным группам противогрибковых препаратов. Однако этим проблема не исчерпывается — ряд лекарственных средств, применяемых в гинекологии и, особенно, в акушерстве для лечения грибковых заболеваний далеко не безопасны
Опасная Candida spp.
Candida spp. — род дрожжеподобных грибов, включающий более 150 видов, 20 из которых (C. albicans, C. glabrata, C. tropicalis, C. krusei, C. parapsilosis и др.) являются возбудителями кандидоза нижнего отдела мочеполового тракта. Грибы рода Candida — компонент микрофлоры, симбионтной для человека: у 10–15% населения их выявляют в ротовой полости при отсутствии клинических проявлений, а у 65–80% — в содержимом кишечника. Согласно современным представлениям, в норме кишечник — основное место обитания Candida spp. в организме человека. В 90% случаев поверхностный и в 50–70% — глубокий кандидоз обусловлены C. albicans, который считается наиболее патогенным штаммом. При этом он наиболее чувствителен к действию противогрибковых препаратов. Обычно заболевание проявляется жжением и зудом в области наружных половых органов, обильными творожистыми выделениями из половых путей.
Факторы-провокаторы
К развитию кандидоза предрасполагают такие физиологические состояния, как беременность, период новорожденности, иммунодефициты (врожденные и приобретенные), ожирение, стресс, пожилой возраст, сопутствующие заболевания (эндокринопатии, онкопатология, анемия и др.), а также прием некоторых лекарственных средств (гормональных контрацептивов, цитостатиков, антибактериальных препаратов и др.), трансплантация органов и, наконец, локальные повреждения, такие, как уретральная и внутривенная катетеризация, установление внутриматочного контрацептива, хирургические вмешательства.
Рецидивы — возможны
Выделяют следующие клинические формы кандидозной инфекции:
- носительство, для которого характерно отсутствие жалоб, при этом при микробиологических исследованиях обнаруживают небольшое количество почкующихся форм возбудителя;
- острый урогенитальный кандидоз (до 2 месяцев);
- хронический урогенитальный кандидоз (более 2 месяцев);
- рецидивирующий урогенитальный кандидоз (в течение 1 года регистрируют не менее 4 эпизодов заболевания);
- персистирующий кандидоз (без эпизодов ремиссии).
Рецидивы заболевания объясняют неполной элиминацией возбудителя при предшествующем лечении, повторным инфицированием (например, при половом контакте), снижением местного иммунитета, повышением вирулентности Candida spp., а также возникновением резистентности патогенных штаммов к применяемым противогрибковым препаратам.
Виды терапии
Лечение кандидоза осуществляют как с помощью местных (мази, суппозитории, кремы), так и системных препаратов. В большинстве случаев вагинальный кандидоз поддается терапии противогрибковыми средствами для местного применения и антисептиками. При выраженных симптомах заболевания их использование более предпочтительно, нежели системных препаратов. К преимуществам местных противогрибковых средств следует отнести меньшее количество побочных эффектов, непосредственный контакт действующего вещества с возбудителем, их высокую концентрацию в очаге инфекции, что существенно снижает риск развития устойчивости возбудителя, возможность прекращения лечения при появлении побочных эффектов, а также быстрое устранение клинических симптомов заболевания не только за счет действующего вещества, но и основы препарата.
Источником высоковирулентных штаммов грибов, вызывающих поражение половых органов (особенно при рецидивах) является кишечник. Без подавления грибов в кишечнике терапия будет неэффективной. С этой целью назначают невсасывающиеся противогрибковые средства для приема внутрь. Дело в том, что системно действующие противогрибковые препараты, как правило, всасываются в верхних отделах кишечника и не выделяются в необходимых концентрациях в просвет подвздошной и толстой кишок, где сосредоточена основная масса грибов. К неадсорбирующимся противогрибковым средствам относятся леворин, нистатин и натамицин. Назначение леворина и нистатина нередко сопровождается развитием побочных эффектов (диспепсические явления, аллергия, токсический гепатит).
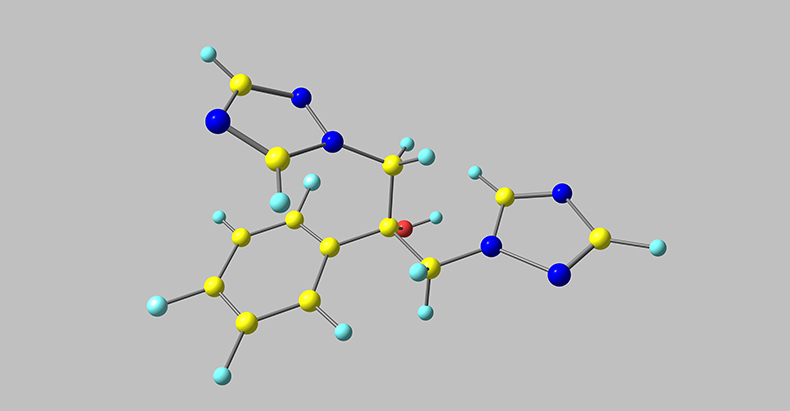
Местную терапию подразделяют на лечение монопрепаратами и комбинированными лекарственными средствами. Большинство специалистов не рекомендуют использовать местные комбинированные средства, мотивируя это ухудшением фармакокинетики за счет конкуренции составляющих компонентов. К монокомпонентным противогрибковым средствам для местного применения относят азолы (клотримазол, эконазол, миконазол, изоконазол, омоконазол), полиеновые антибиотики (нистатин, натамицин) и антисептики (поливинилпирролидон йод).
Фунгициды и фунгистатики
Различают противогрибковые препараты с фунгистатическим (подавляют рост микроорганизмов), фунгицидным (вызывают гибель гриба) действием. Азолы, а также нистатин обладают преимущественно фунгистатическим эффектом, но, в высоких концентрациях действуют фунгицидно. А вот другой полиеновый антибиотик — натамицин, напротив, проявляет фунгицидные свойства, связывая стеролы клеточных мембран возбудителя, что приводит к нарушению их целостности и, соответственно, к гибели гриба.
В настоящее время отмечается рост резистентности грибов рода Candida к антимикотическим препаратам, что способствует частым рецидивам заболевания. По мнению исследователей, это может быть вызвано способностью Candida spp. К образованию биопленок
Проблема безопасности
Выбирая противогрибковое средство, особое внимание следует уделить его безопасности. Тем более, если речь идет о лечении кандидоза у беременных или женщин, кормящих грудью. Ведь любое необдуманное назначение может нанести вред будущей маме и малышу. Следует отметить, что число лекарственных средств, которые можно использовать на любом сроке беременности и в период кормления грудью, ограничено. Применение большинства противогрибковых средств у беременных может сопровождаться побочными эффектами и негативно влиять на плод. Так, при интравагинальном применении азолов возможны зуд, жжение, покраснение и отек слизистой оболочки, выделения из влагалища, учащение мочеиспускания, боль во время полового акта. Системные азолы могут спровоцировать нарушение аппетита, тошноту, рвоту, диарею, запор, головокружение, сонливость, нарушение зрения; аллергические (сыпь, зуд, эксфолиативный дерматит) и гематологические (тромбоцитопения, агранулоцитоз) реакции, а также повышение активности трансаминаз печени и холестатическую желтуху.
В период беременности противопоказаны неомицин – антибактериальный препарат, входящий в состав многих комбинированных средств (обладает выраженным ото- и нефротоксические свойства, а также усиливает ото- и нефротоксичность других лекарственных средств) и поливинилпирролидон йод. Азолы следует назначать с особой осторожностью, так как могут оказывать системное действие даже при местном применении (адсорбция до 10%). Например, клотримазол противопоказан в I триместре беременности, а во II и III триместрах, и в период кормления грудью его назначают лишь по жизненным показаниям. Эконазол, миконазол, флуконазол, а также нистатин следует использовать лишь в исключительных случаях, когда предполагаемая польза для матери превышает риск для плода или младенца. На фоне перечисленных противогрибковых препаратов выгодно выделяется натамицин, который можно назначать будущим мамам независимо от срока беременности, а также в период кормления грудью и новорожденным. Ни натамицин, ни продукты его метаболизма не оказывают токсического, тератогенного или мутагенного действия.
Таким образом, учитывая частые рецидивы кандидоза, возможность распространения инфекции на другие органы и системы, проблемы резистентности и безопасности (особенно у беременных и новорожденных), при выборе противогрибковых средств преимущество следует отдавать препаратам с высоким профилем безопасности.
Подготовила Александра Демецкая, канд.биол.наук