Допомога пацієнтам в оптимізації техніки застосування інгалятора
Досвід вивчення помилок при використанні інгаляційних пристроїв для доставки ліків свідчить, що більшість пацієнтів (до 90%) неправильно застосовують дозовані аерозольні інгалятори під тиском (ДАІПТ; в англомовній літературі — pressurised metered dose inhalers — pMDIs). Пропонуємо обговорити, як допомогти таким пацієнтам уникнути типових помилок. Фармацевти, які безпосередньо відпускають інгалятори хворим, повинні мати практичний досвід їх правильного використання та впевнено демонструвати його пацієнтам
Інгаляційна доставка ліків визнана найбільш ефективною при терапії гострих та хронічних захворювань бронхолегеневої системи, таких як бронхіальна астма (БА), хронічне обструктивне захворювання легень (ХОЗЛ), бронхіт та пневмонія, а також гострих респіраторних вірусних захворювань (ГРВЗ).
ХОЗЛ є поширеною недугою, яка характеризується персистувальними респіраторними симптомами і обмеженням повітряного потоку внаслідок аномалій дихальних шляхів та/або альвеол, зазвичай спричинених значним впливом шкідливих часток і газів [1]. Характерне для ХОЗЛ хронічне обмеження прохідності дихальних шляхів зумовлене поєднанням захворювання дрібних дихальних шляхів (обструктивний бронхіоліт) та деструкції паренхіми (емфізема). У різних хворих відносний вклад кожної складової є неоднаковим [1]. Емфізема, або деструкція газообмінної поверхні легень (альвеол), це патоморфологічний термін, який часто застосовують в клінічній практиці для описання лише одної з багатьох структурних змін, притаманних ХОЗЛ. Термін «хронічний бронхіт», тобто наявність кашлю та продукція збільшеної кількості мокротиння протягом не менше 3 міс за два останніх роки, застосовують як для клінічних, так і епідеміологічних цілей. Однак хронічний бронхіт (хронічний кашель з виділенням мокротиння) є самостійним захворюванням, яке може передувати розвитку обмеження прохідності повітропровідних шляхів або супроводжувати його, спричиняючи чи погіршуючи стійке обмеження повітропровідних шляхів. Хронічний бронхіт можливий також у пацієнтів із нормальними спірометричними показниками. В Україні починаючи з 1999 р. на регулярній основі розробляють і переглядають головні положення щодо діагностики, лікування та профілактики ХОЗЛ, основою яких є найсучасніші дані, наявні в світі з цієї проблеми [1].

Остання національна настанова розроблена на основі Глобальної стратегії з діагностики, ведення та запобігання ХОЗЛ (GOLD), переглянута у 2019 р. і доповнена окремими алгоритмами діагностики та лікування ХОЗЛ з керівництва Національного інституту охорони здоров‘я та досконалості медичної допомоги Великобританії (NICE Clinical Guideline No 101. Chronic obstructive pulmonary disease. Management of chronic obstructive pulmonary disease in primary and secondary care) [1]. Згідно з настановою клінічний діагноз ХОЗЛ слід встановлювати кожному пацієнтові зі скаргами на задишку, хронічний кашель чи виділення мокротиння та/або на підставі даних анамнезу щодо наявності чинників ризику захворювання.
За даними офіційної статистики, наведеної в звіті Глобальної ініціативи з астми (Global Initiative for Asthma 2019 — GINA 2019) [2], поширеність бронхіальної астми у світі становить 3–14%, тоді як рівень дігностики серед дорослого населення становить 4,5%. Водночас поширеність астми за наявністю свистячого дихання, основного клінічного маркера захворювання, майже вдвічі вища. В Україні показник захворюваності на бронхіальну астму має значно нижчий рівень (усього 0,5%) порівняно зі світовими даними. За даними одного з міжнародних досліджень, поширеність діагностованої лікарем астми в Україні майже в 6 разів нижча порівняно зі світовими показниками (1,25%) та результатами скринінг-опитування, яке дозволило виявити 7,5% хворих на астму [1].
Бронхіальна астма може бути чинником ризику розвитку ХОЗЛ. За даними авторитетного дослідження Tuscon Epidemiological Study of Airway obstructive disease, у хворих з астму ризик розвитку ХОЗЛ в 12 разів вищий, ніж у здорових осіб. В окремих пацієнтів з важким хронічним перебігом астми неможливо чітко відокремити її від ХОЗЛ навіть при застосуванні сучасних рентгенологічних та функціональних методів досліджень. У таких пацієнтів можливе поєднання бронхіальної астми та ХОЗЛ.
Хоча результати різних досліджень відрізняються, але помилки при застосуванні ДАІПТ виникають у 90% пацієнтів [4] і майже у 54% з тих, хто використовує інгалятори із сухим порошком. Безперечно, неадекватна інгаляційна техніка погіршує доставку ліків, призводить до даремної витрати препаратів і, головне, може стати причиною поганого контролю зазначених захворювань, зниження якості життя, зростання частоти госпіталізацій та збільшення витрат на лікування [5]. У 2014 р. на підставі даних Британського Національного реєстру смертей внаслідок бронхіальної астми (NRAD) зроблено висновок, що нерозуміння та неправильне використання інгаляторів призводить до збільшення кількості смертей [6]. Тож правильна техніка використання інгаляторів має важливе значення для контролю симптомів астми та ХОЗЛ. Однак при цьому дані тих самих британських досліджень свідчать, що лише 7% медичних працівників змогли правильно продемонструвати техніку використання інгаляторів [7]. Які показники з цього питання в Україні невідомо, але ясно одне: фармацевти, які безпосередньо відпускають інгалятори хворим, повинні мати практичні навички володіння технікою їх використання, щоб впевнено демонструвати це пацієнтам, та знати поширені помилки при застосуванні. Методика залежить від типу інгалятора, тому пацієнтам потрібно зрозуміло пояснити кроки для правильного їх використання.
Типи інгаляторів
Існує два основні класи інгаляторних пристроїв [4]: аерозолі, що є розчинами або суспензіями твердих частинок у газі, які утворюються у пристрої (ДАІПТ); і дозовані порошкові інгалятори (ДПІ) [8]. ДПІ дозволяють розподілити частинки за енергією, що створюється власним вдихувальним потоком пацієнта, порівняно з ДАIПТ, в яких пристрій сам виробляє енергію для доставки аерозолю (табл. 1, 2).
Техніка використання різних інгаляторів
Навчання пацієнтів, які використовують інгаляційні пристрої, є ефективним засобом допомоги, але важливо, щоб ті, хто його проводить, правильно демонстрували методику застосування.
Результати раніше проведеного фармакоепідеміологічного дослідження засвідчили, що до 25% пацієнтів не отримали жодної словесної інструкції щодо використання призначеного інгалятора [5]. Чи змінилася ситуація на сьогодні — риторичне питання. Також пацієнти зазначили, що надана консультація була дуже швидкою і неякісною. Лише приблизно 11% осіб отримують подальшу допомогу з використання інгаляторної техніки [1]. Крім того, виявлено, що техніка застосування інгалятора погіршується з часом (через 2–3 міс), тому інструктаж потрібно повторювати через рівні проміжки часу [11]. В іншому дослідженні 75% пацієнтів, які користувались інгалятором в середньому протягом двох-трьох років, були впевнені, що роблять це правильно, але під час об’єктивної перевірки лише 10% з них продемонстрували правильну техніку [12].
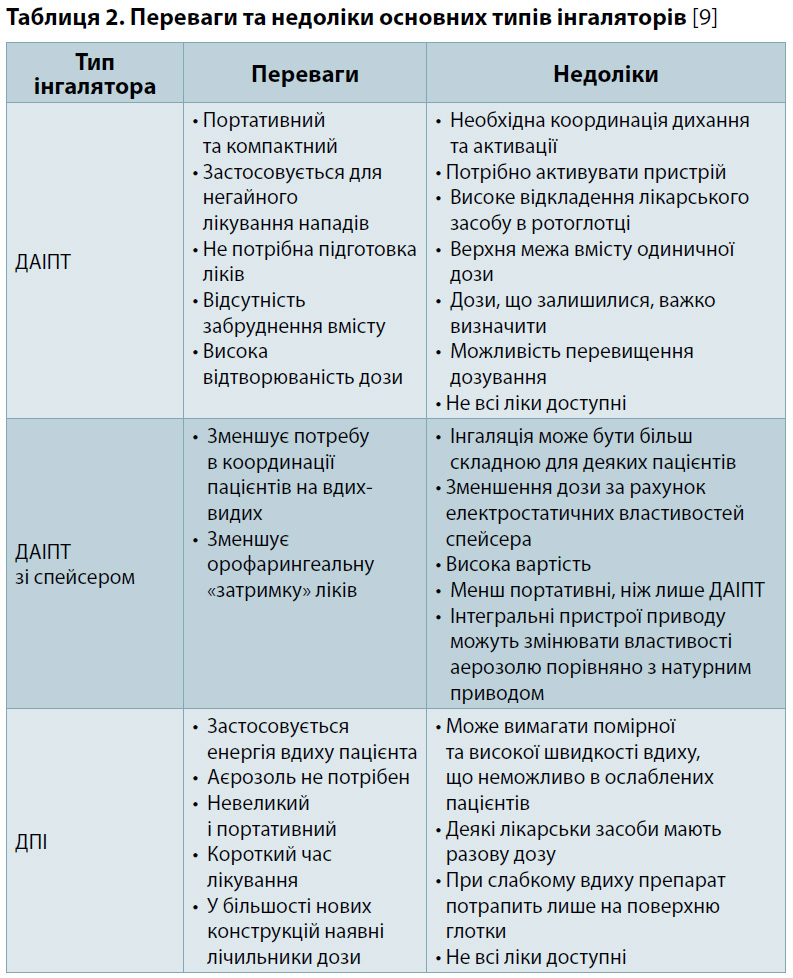
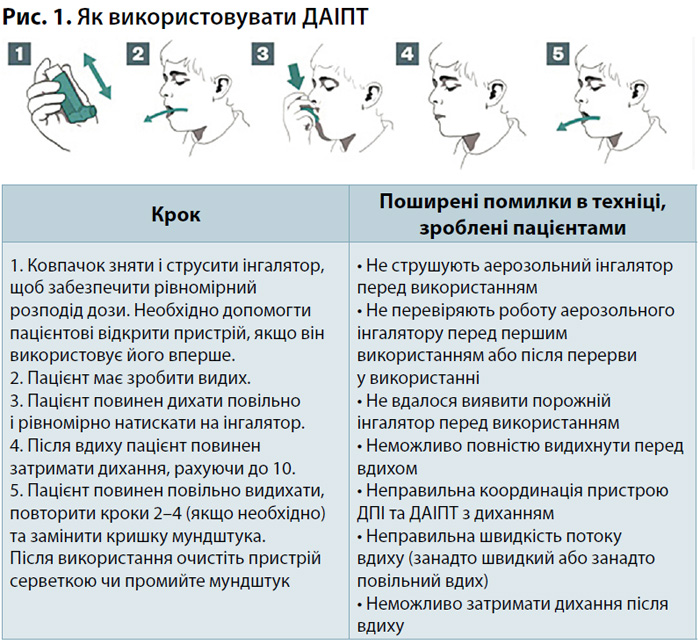
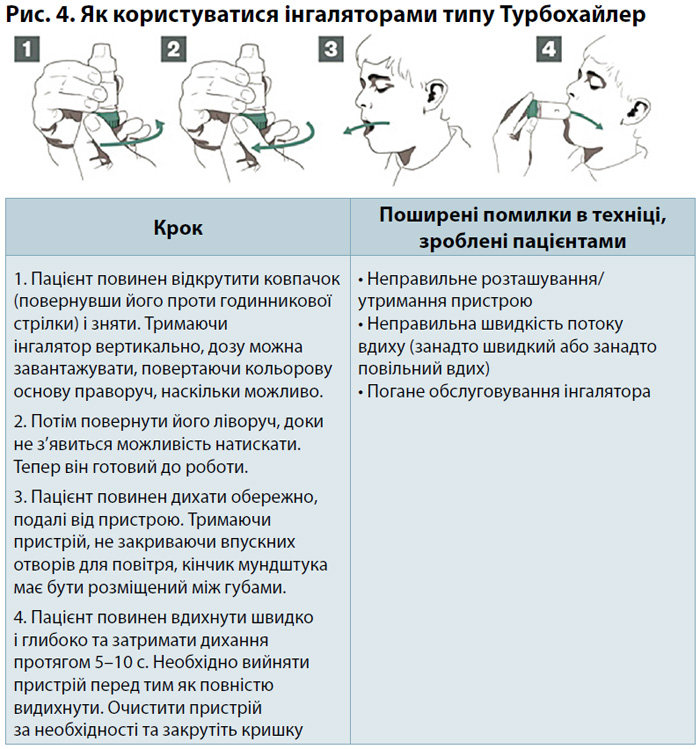
На рис. 1–4 наведено короткий покроковий опис застосування інгаляторних приладів та описано поширені помилки, які фармацевтичні та медичні працівники можуть враховувати під час навчання пацієнтів [13].
Для фармацевтів це гарний привід навчитися правильно користуватися кожним інгаляторним пристроєм та знати про поширені помилки (див. рис. 1–4), аби їх попередити. Усі медичні працівники також повинні вивчити обґрунтування кожного кроку інструкцій, аби чітко пояснити його важливість для пацієнтів під час консультування (див. «Алгоритм взаємодії з пацієнтами для покращання техніки використання інгалятора» та «Кроки застосування інгаляторної техніки»; його можна також тримати в аптеці в куточку із санітарним бюлютенем або у спеціально виділеному місці для вимірювання артеріального тиску та надання консультацій).
Кроки застосування інгалятора
- Визначте, який це тип інгаляторного пристрою — аерозольний чи ДПІ?
- Підготуйте пристрій (наприклад, зніміть кришку мундштука, відкрийте пристрій і тримайте його вертикально).
- Підготуйте дозу (наприклад, струсіть всі аерозолі та задайте дозу, якщо така опція є у ДАІПТ, або завантажте дозу для ДПІ).
- Дихайте повільно (не в інгалятор!)
- Вставте мундштук у рот і стуліть губи навколо нього.
- Вдихніть.
- Скоординуйте дихання з натискуванням на інгалятор ДАІПТ.
- Дихайте повільно і невпинно при використанні всіх аерозольних пристроїв, у тому числі за допомогою розпірного пристрою (спейсера).
- Вдихніть швидко і глибоко при використанні ДАІПТ.
- Вийміть інгалятор з рота і затримайте дихання протягом 10 с.
- Повторіть застосування, якщо необхідно, зніміть кришку мундштука або закрийте пристрій
Алгоритм взаємодії з пацієнтами для покращання техніки використання інгалятора
- Представитись пацієнтові.
- Запитати, чи можете ви обговорити з ними питання щодо застосування інгалятора. Не запитуйте: «Чи можете Ви використовувати інгалятор?». Краще спитати: «Чи можете Ви показати мені, як використовуєте інгалятор, щоб ми могли побачити, чи можливо збільшити об’єм ліків, що потрапляють у ваші легені?». Не покладайтеся на впевненість пацієнтів у тому, що вони правильно користуються інгалятором; більшість з них не знають, що техніку застосування інгаляторів можна вдосконалити.
- Варто зрозуміти, що пацієнт знає про свій стан легенів. Навчання правильному застосуванню інгаляторів також може покращити дотримання схеми лікування.
- Обговоріть з пацієнтом особливості його інгалятора, поясніть, який лікарський засіб він містить і як повинен сприяти покращанню стану легень.
- Охарактеризуйте кроки використання інгаляторного пристрою (див. рис. 1–4).
- Після того як ви описали ці кроки, покажіть пацієнтові, як це зробити самостійно.
- Після демонстрації оптимальної методики попросіть пацієнта показати вам, як він користується інгалятором. Перевірте, чи робить він це правильно, і, якщо потрібно, поясніть, як можна вдосконалити техніку застосування. Недоступність достатньої кількості плацебо-пристроїв може стати перешкодою для ефективної освіти. Якщо у пацієнта є власний інгалятор, то може бути надана додаткова доза цих препаратів у разі, що є впевненість у тому, що це навряд чи завдасть надмірної шкоди.
- Переконайтеся, що пацієнт знає, як підтримувати інгалятор в чистоті та справному стані. Оскільки кожен інгалятор різний, попросіть його виконувати інструкції виробника. Також переконайтеся, що пацієнт знає, як визначити, що інгалятор порожній або майже порожній.
- Запитайте пацієнта, чи є у нього питання чи занепокоєння відносно призначених ліків та кроків щодо оптимізації доставки до легенів.
- Повторюйте інструкцію регулярно. Інгаляторну техніку потрібно переглядати і регулярно проводити навчання, щоб забезпечити оптимальну доставку ліків
Руслан Редькін, канд. фарм. наук,
Нінель Орловецька, канд. фарм. наук,
Оксана Данькевич, канд. фарм. наук
Список літератури знаходиться в редакції
“Фармацевт Практик” #4′ 2020