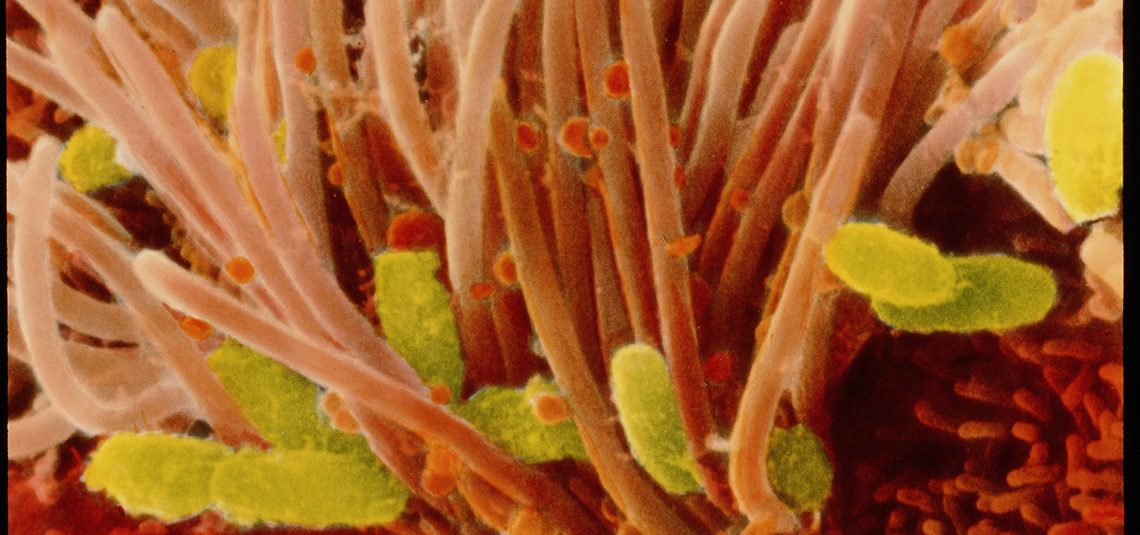
Бактерия, которая покушается на самое дорогое
Бактерия Борде — Жангу угрожает самому дорогому для человечества — нашим детям. По оценкам ВОЗ, в мире от коклюша ежегодно умирают около 60 тыс. непривитых детей. Большинство смертельных исходов зарегистрировано в развивающихся странах, однако бактерия не знает границ, поэтому проблема профилактики коклюша актуальна во всем мире
Семейный подряд
Палочка коклюша Bordetella pertussis впервые была открыта в 1906 г. бельгийским бактериологом и иммунологом Жюлем Борде и мужем его сестры французом Октавом Жангу, в честь которых эта бактерия и получила свое название. Бактерия Борде — Жангу представляет собой мелкие неподвижные неспорообразующие аэробные грамотрицательные коккобациллы, которые вызывают специфическое поражение эпителия бронхов, вызывая таким образом заболевание называемое коклюшем. Ранее бактерию относили к роду Haemophilus, однако на основании результатов генетических, морфологических и культуральных исследований выявлены уникальные свойства этого микроорганизма.
Единственным известным носителем Bordetella pertussis в естественных условиях является человек, но экспериментальным путем удалось заразить низших приматов и мышей, поэтому не стоит исключать и такую возможность.
Контагиозность бактерии Борде — Жангу составляет 90%!
Инфекция передается воздушно-капельным путем и к ее распространению приводят нераспознанные случаи заболевания. Дети грудного возраста нередко заражаются от ухаживающих за ними взрослых с недиагностированным коклюшем. В типичных случаях болезнь проходит три стадии: катаральную, спазматического кашля и реконвалесценции. Все периоды могут длиться в общей сложности от одного до нескольких месяцев.
Нераспознаваемая катаральная стадия
Коклюшная инфекция характеризуется длительным течением — от 6 до 8 нед. Инкубационный период коклюша длится от 5 до 21 дня, в среднем 7–10 дней. Больной заразен с 1-го до 30-го дня с момента появления первых симптомов болезни. Длительность инфекционного периода можно сократить благодаря своевременному проведению антибактериальной терапии. Коварство коклюша заключается в трудности его диагностики, поскольку катаральный период клинически не отличим от обычной простуды.
У младенцев пароксизмальная стадия начинается с затрудненного дыхания вплоть до приступов удушья. В этом случае малыша необходимо немедленно госпитализировать, поскольку в любой момент может потребоваться искусственная вентиляция легких
Неспецифические респираторные симптомы сопровождаются легким сухим кашлем и слегка повышенной или нормальной температурой тела. Катаральный период продолжается 1–2 нед. Но самое ужасное, что у детей грудного возраста этот период значительно короче и может протекать практически бессимптомно. В классическом варианте катаральная стадия характеризуется лихорадкой, насморком, слезотечением и легким покашливанием.
Пароксизмальная стадия
Для пароксизмального периода характерны приступы интенсивного кашля, сопровождающиеся глубоким свистящим вдохом, рвотой и цианозом кожи лица. Период спазматического кашля длится от 1 до 6 нед и независимо от возраста больных приступ кашля сопровождается рвотой. Даже незначительные факторы могут провоцировать тяжелые приступы кашля.
При сильном кашле возможны кровоизлияния в склеру и конъюнктиву, мелкоточечные кровоизлияния на верхней части туловища, пупочная и паховая грыжа, а в редких случаях даже кровоизлияние в головной мозг. Могут возникнуть осложнения в виде отита и пневмонии, пневмоторакса, геморрагического синдрома, энцефалопатии, выпадения прямой кишки.
Осложнения возникают у 5–6% больных. Наиболее серьезной проблемой является бронхопневмония (5,2%), сопровождающаяся относительно высокой летальностью. Частота энцефалопатии вследствие коклюша составляет 0,9 на 100 000. В период выздоровления интенсивность кашля уменьшается. Приступы постепенно ослабевают и затем проходят, хотя на фоне острых респираторных заболеваний могут появляться вновь.
В зоне риска
Риск заболеть наиболее высок у детей и женщин в период беременности. Причем у детей не развивается врожденный иммунитет, обусловленный материнскими антителами. Смертность наиболее высока именно у детей грудного возраста, поскольку иммунитет формируется только после введения нескольких доз вакцины.
У младенцев пароксизмальная стадия начинается с затрудненного дыхания вплоть до приступов удушья. В этом случае малыша необходимо немедленно госпитализировать, поскольку в любой момент может потребоваться искусственная вентиляция легких, а у 20–30% таких детей болезнь осложняется пневмонией.
Коклюш возникает и у вакцинированных детей, однако протекает значительно легче, что позволяет избежать госпитализации, осложнений и летальных исходов
У детей старше одного года возникает характерный приступообразный кашель, при котором в конце серии кашлевых толчков появляется глубокий вскрикивающий вдох (реприз), обусловленный прохождением воздуха через суженную голосовую щель. В качестве осложнений также возможны эпилептические припадки и энцефалопатия. С возрастом частота осложнений снижается.
Лечение — три вида терапии
Этиотропная терапия коклюша включает назначение антибиотиков, в частности макролидов, полусинтетических пенициллинов или цефалоспоринов третьего поколения. Макролидные антибиотики, например эритромицин, могут предотвращать или смягчать клинические проявления коклюша, если их принимать в течение инкубационного или в начале катарального периода.
В пароксизмальный период заболевания противомикробные препараты не изменяют его течения, однако могут устранить бактерии из носоглотки и, таким образом, уменьшить вероятность передачи инфекции.
Если кашель сохраняется, то дальнейшее применение антибиотиков нецелесообразно. Патогенетическая терапия подразумевает применение противосудорожных препаратов и успокаивающих средств, симптоматическая — отсасывание слизи из верхних дыхательных путей, а также проведение аэрозольтерапии, физиотерапии, массажа и дыхательной гимнастики.
Профилактика: вакцинация
Самой действенной мерой профилактики коклюша является активная иммунизация. Первая коклюшная вакцина появилась в США в 1941 г. и представляла собой взвесь инактивированных коклюшных палочек. Введение вакцины способствует выработке антител, но при этом возрастает риск развития побочных реакций, поскольку бактерии коклюша содержат ряд токсичных веществ.
Попытки отменить вакцинацию против коклюша, предпринятые в некоторых странах, привели к резкому росту заболеваемости
Иммунизация цельноклеточными вакцинами нередко сопровождается (один случай на 2–10 инъекций) местным покраснением и припухлостью, повышением температуры тела и возбуждением.
В новых ацеллюлярных вакцинах используют всего несколько антигенов коклюшной палочки. Бесклеточные вакцины содержат инактивированный коклюшный токсин отдельно либо в комбинации с другими компонентами. Существующие вакцины различаются между собой по бактериальному клону, числу и количеству компонентов, методам очистки и детоксификации, включенным адъювантам, наполнителям и консервантам. Такие прививки гораздо лучше переносятся, но существует мнение, что они менее эффективны, хотя, по данным ВОЗ, лучшие бесклеточные вакцины демонстрируют такую же эффективность, как и лучшие цельноклеточные вацины (≥85%).
К сожалению, любая прививка против коклюша не обеспечивает стопроцентную защиту от заражения, так как естественный и поствакцинальный иммунитет в течение 1 года–3 лет после вакцинации постепенно ослабевает. Коклюш возникает и у вакцинированных детей, однако протекает значительно легче, что позволяет избежать госпитализации, осложнений и летальных исходов.
Повод для беспокойства
Обеспокоенность по поводу того, что эффективность нынешних вакцин против коклюша может быть постепенно утрачена из-за антигенного дрейфа и постоянного отбора наименее восприимчивых к действию вакцины клонов, пока не получила подтверждения. Кроме того, повышение резистентности этого возбудителя к противомикробным препаратам происходит крайне медленно.
В развитых государствах летальность при коклюше является крайне низкой (<1/1000), тогда как в развивающихся странах она в среднем составляет 3,9% среди младенцев и 1% среди детей в возрасте 1 года–4 лет. Заболеваемость в этих странах снижается благодаря вакцинации.
Читайте также: Дифтерия – потесненная, но не побежденная?
Только на африканском и азиатском континентах, где нет возможности прививать от коклюша основную часть детского населения, заболеваемость остается высокой, и коклюш относится к числу наиболее летальных инфекций у детей раннего возраста. В каждой местности заболевание приобретает эпидемический характер с периодичностью 2–4 года.
Действенные меры
Следует подчеркнуть, что, несмотря на все недостатки вакцинации, в регионах с высоким охватом прививками коклюш является контролируемым заболеванием. Попытки отменить вакцинацию против коклюша, предпринятые в некоторых странах, привели к резкому росту заболеваемости.
В настоящее время вакцинацию против коклюша проводят во всех странах мира. Согласно данным ВОЗ, благодаря вакцинации против коклюша в мире ежегодно предотвращается 86 млн случаев заболевания и 760 тыс. летальных исходов.
Читайте также: 5 міфів про вакцинацію
Когда страна реализует программу иммунизации для взрослых, то первоочередное внимание следует уделить иммунизации работников здравоохранения, особенно тех, которые непосредственно контактируют с женщинами в период беременности и кормления грудью, а также с младенцами. Вакцинация матерей против коклюша или введение вакцины при рождении служит действенной превентивной мерой по снижению заболеваемости и смертности от этой болезни среди детей грудного возраста.
Татьяна Кривомаз, д-р техн. наук, канд. биол. наук
На фото: возбудитель коклюша бактерия Bordetella pertussis (желтый цвет) на эпителии дыхательных путей.
“Фармацевт Практик” #9′ 2017